Воспалительные заболевания половых органов у женщин (ВЗПО) - возникают из-за механических, термических, химических и инфекционных факторов. Последний является наиболее значимым. ВЗПО делятся на специфические и неспецифичекие. К первым относятся гонорея, туберкулез, дифтерия. Ко вторым воспалительные заболевания, вызванные различными кокками, а также кандидой, хламидиями, микоплазмой, уреаплазмой, кишечной палочкой, вирусы, трихомонады и др. Возбудители ВЗПО передаются половым путем, реже - бытовым, в основном у девочек при пользовании общими предметами гигиены. Условно-патогенные микроорганизмы, которые обитают на половых органах, становятся возбудителями при определенных условиях. Распространению инфекции в половых путях способствуют:
- различные внутриматочные манипуляции - зондирование матки, диагностические выскабливания слизистой матки, гистерография, гидросонография, гистероскопия, артифициальные аборты, введение внутриматочных контрацептивов. При внутриматочных манипуляциях происходит занос инфекции извне или из влагалища в полость матки, которая затем попадает через маточные трубы в брюшную полость;
- менструация, которая часто предшествует восходящей инфекции. Во время менструации кровь ощелачивает кислое содержимое влагалища, в полости матки образуется большая раневая поверхность. Микроорганизмы легко проникают из влагалища в верхние отделы половых путей, вызывая острый воспалительный процесс;
- роды, предрасполагающие к воспалению матки и придатков, так как при этом нарушаются естественные защитные барьеры;
- операции на органах брюшной полости и органах малого таза, при которых особое значение приобретает возможность контакта брюшной полости с внешней средой;
- очаги хронической инфекции, обменные и эндокринные нарушения, недостаточность или несбалансированность питания, переохлаждения, стрессы и др.
Классификация. Как указывалось выше, в зависимости от возбудителя воспалительные заболевания половых органов могут быть специфическими и неспецифическими. По клиническому течению воспалительные процессы разделяют на острые с выраженной клинической симптоматикой, подострые со стертыми проявлениями и хронические. По локализации патологического процесса различают воспалительные заболевания нижних (вульвит, бартолинит, кольпит, эндоцервицит, цервицит) и верхних отделов (эндомиометрит, сальпингоофорит, пельвиоперитонит, параметрит) половых органов, границей которых является внутренний маточный зев.
лечение
- цефокситин 2 г в/в 4 раза в день (или цефотетан 2 г в/в 2 раза в день) + доксициклин 100 мг в/в 2 раза в день (можно назначать внутрь), затем доксициклин 100 мг внутрь 2 раза в день+ + метронидазол 400 мг внутрь 2 раза в день - всего 14 дней;
- клиндамицин 900 мг в/в 3 раза в день + гентамицин в/в (сначала ударная доза 2 мг/кг, затем 1,5 мг/кг 3 раза в день, можно в одной дозе), затем либо клиндамицин 450 мг внутрь 4 раза в день либо доксициклин 100 мг внутрь 2 раза в день + +метронидазол 400 мг внутрь 2 раза в день - продолжительность всего курса 14 дней.
- офлоксацин 400 мг в/в 2 раза в день + метронидазол 500 мг в/в 3 раза в день в течение 14 дней;
- ципрофлоксацин 200 мг в/в 2 раза в день + доксициклин 100 мг в/в (или внутрь) 2 раза в день + метронидазол 500 мг в/в 3 раза в день.
- офлоксацин 400 мг внутрь 2 раза в день + метронидазол 500 мг внутрь 2 раза в день в течение 14 дней;
- цефтриаксон 250 мг внутримышечно однократно или цефокситин 2 г внутримышечно с пробеницидом 1 г внутрь однократно, а затем доксициклин 100 мг внутрь 2 раза в день + метронидазол 400 мг 2 раза в день в течение 14 дней.
симптоматика
Неспецифические воспалительные заболевания нижних отделов половых путей Вульвит - воспаление наружных половых органов (вульвы). У женщин репродуктивного периода вульвит чаще развивается вторично вследствие инфицирования кожи наружных половых органов патогенными микроорганизмами, находящимися в выделениях из влагалища при кольпите, эндоцервиците, эндометрите, аднексите, и сочетается с поражением влагалища (вульвовагинит).
Первичный вульвит встречается у взрослых при диабете, несоблюдении правил гигиены (опрелость кожи при ожирении), при термических, механических (травмы, ссадины, расчесы), химических воздействиях на кожу наружных половых органов.
При остром вульвите больные предъявляют жалобы на зуд, жжение в области наружных половых органов, иногда общее недомогание. Клинически заболевание проявляется гиперемией и отечностью вульвы, гнойными или серозно-гнойными выделениями, увеличением паховых лимфатических узлов.
В хронической стадии клинические проявления стихают, периодически появляются зуд, жжение. Диагностика вульвита основывается на жалобах, данных анамнеза, гинекологического исследования. К дополнительным методам относится бактериоскопическое и бактериологическое исследование отделяемого наружных половых органов для выявления возбудителя заболевания.
Лечение вульвита заключается прежде всего в устранении вызвавшей его сопутствующей патологии. Кроме того, назначают сидячие ванночки и промывание влагалища настоем трав (ромашки, календулы, шалфея, зверобоя), растворами антисептиков (диоксидина 0,5% раствор; фурацилина 1:5000; перманганата калия 1:6000 - 1:8000 и др.). С учетом выделенной микрофлоры назначают антибактериальные препараты.
Предпочтение отдается комплексным лекарственным средствам, эффективным в отношении многих патогенных бактерий, грибов, трихомонад - полижинаксу, тержинану в виде свечей во влагалище по 1 ежедневно в течение 10 дней. После стихания воспалительных изменений местно применяют мази с витаминами А, Е, солкосерил, актовегин, облепиховое масло, масло шиповника и др. для ускорения репаративных процессов. При выраженном зуде вульвы используют антигистаминные препараты (димедрол, супрастин, тавегил и др.), местноанестезируюшие средства (5% анестезиновая мазь).
Бартолинит - воспаление большой железы преддверия влагалища. Воспалительный процесс в цилиндрическом эпителии, выстилающем железу, и окружающих тканях быстро приводит к закупорке ее выводного протока с развитием абсцесса. При бартолините пациентка предъявляет жалобы на боли в месте воспаления. Определяются гиперемия и отек выводного протока железы, гнойное отделяемое при надавливании. Формирование абсцесса приводит к ухудшению состояния. Появляются слабость, недомогание, головная боль, озноб, повышение температуры до 39 °С, боли в области бартолиновой железы становятся резкими, пульсирующими.
При осмотре отмечают отек и гиперемию в средней и нижней третях большой и малой половых губ на стороне поражения, болезненное опухолевидное образование, закрывающее вход во влагалище. Хирургическое или самопроизвольное вскрытие абсцесса приводит к улучшению состояния и постепенному исчезновению симптомов воспаления. Лечение бартолинита сводится к назначению антибиотиков с учетом возбудителя заболевания, симптоматических средств. Местно назначают сидячие ванночки с антисептиками, аппликации противовоспалительных мазей (левомеколь), прикладывают пузырь со льдом для уменьшения остроты воспаления.
В острой фазе воспалительного процесса применяют физиотерапию - УВЧ на область пораженной железы. При образовании абсцесса бартолиновой железы показано хирургическое лечение - вскрытие абсцесса с формированием искусственного протока путем подшивания краев слизистой оболочки железы к краям кожного разреза (марсупиализация).
После операции швы обрабатывают антисептическими растворами в течение нескольких дней. Кольпит - воспаление слизистой оболочки влагалища, одно из самых частых заболеваний у пациенток репродуктивного периода, вызывается различными микроорганизмами, может возникнуть в результате действия химических, аллергических, термических, механических факторов. В острой стадии заболевания больные жалуются на зуд, жжение в области влагалища, гнойные или серозио-гнойные выделения из половых путей, боли во влагалище при половом акте (диспареуния).
Кольпит нередко сочетается с вульвитом, эндоцервицитом, уретритом. При гинекологическом осмотре обращают на себя внимание отечность и гиперемия слизистой оболочки влагалища, которая легко кровоточит при прикосновении, гнойные наложения и точечные кровоизлияния на ее поверхности. При тяжелом течении заболевания происходит десквамация эпителия влагалища с образованием эрозий и язв. В хронической стадии зуд и жжение становятся менее интенсивными, возникают периодически, основной жалобой остаются серозно-гнойные выделения из половых путей. Гиперемия и отек слизистой оболочки уменьшаются, в местах эрозий могут образовываться инфильтраты сосочко-вого слоя влагалища в виде точечных возвышений над поверхностью (гранулярный кольпит).
Диагностика кольпита основывается на жалобах, данных анамнеза, гинекологического осмотра. Дополнительным методом исследования является кольпоскопия, помогающая обнаружить слабо-выраженные признаки воспалительного процесса. Для выявления возбудителя заболевания используют бактериологическое и бактериоскопическое исследование выделений из влагалища, уретры, цервикального канала.
Лечение кольпитов должно быть комплексным, направленным, с одной стороны, на борьбу с инфекцией, а с другой - на устранение сопутствующих заболеваний. Этиотропная терапия заключается в назначении антибактериальных препаратов, воздействующих на возбудителей заболевания. С этой целью используют как местную, так и общую терапию.
Назначают промывания или спринцевания влагалища антисептическими растворами, отварами трав 2-3 раза в день, раствором хлорофиллипта (1 столовая ложка 1% спиртового раствора на 1 л воды). Длительное спринцевание (более 3-4 дней) не рекомендуется, поскольку нарушает восстановление естественного биоценоза и нормальной кислотности влагалища.
При сенильных кольпитах целесообразно местно использовать эстрогены, способствующие повышению биологической защиты эпителия, - овестин в свечах, мазях. Антибиотики и антибактериальные средства применяют в виде свечей, вагинальных таблеток, мазей, гелей.
Широкое распространение для лечения кольпитов получили комплексные препараты - тержинан, полижинакс, гиналгин. При анаэробной и смешанной инфекции эффективны бетадин, флагил, клион, метронидазол, далацин. Местное лечение часто комбинируют с обшей антибиотикотерапией с учетом возбудителя заболевания.
После антибактериальной терапии назначают эубиотики (бифидумбактерин, лактобактерин, биовестин), восстанавливающие естественную микрофлору и кислотность влагалища. Эндоцервицит - воспаление слизистой оболочки цервикального канала, возникает в результате травмы шейки матки при родах, абортах, диагностических выскабливаниях и других внутриматочных вмешательствах. Тропность к цилиндрическому эпителию канала шейки матки особенно характерна для гонококков, хламидий.
Эндоцервицит часто сопутствует другим гинекологическим заболеваниям как воспалительной (кольпит, эндометрит, аднексит), так и невоспалительной этиологии (эктопия шейки матки, эрозированный эктропион). В острой стадии воспалительного процесса больные жалуются на слизисто-гнойные или гнойные выделения из половых путей, реже на тянущие тупые боли внизу живота.
Осмотр шейки матки при помощи зеркал и колыюскопия выявляют гиперемию и отек слизистой оболочки вокруг наружного зева, иногда с образованием эрозий, серозно-гнойные или гнойные выделения из цервикального канала. Хронизация процесса приводит к развитию цервицита. Воспаление распространяется на подлежащие ткани шейки матки, возникают инфильтраты, а в последующем гиперпластические и дистрофические изменения.
Хронический цервицит вызывает гипертрофию и уплотнение шейки матки, появление кист. Диагностике эндоцервицита помогает бактериологическое и бактериоскопическое исследование выделений из цервикального канала с целью подбора терапии, а также цитологическое исследование мазков с шейки матки, которое обнаруживает клетки цилиндрического и многослойного плоского эпителия без признаков атипии, воспалительную лейкоцитарную реакцию.
Лечение эндоцервицита в острой фазе заключается в назначении антибактериальных средств с учетом чувствительности возбудителей заболевания. Местное лечение противопоказано из-за риска восходящей инфекции. В хронической стадии при фоновых заболеваниях шейки матки после санации половых путей применяют хирургические методы - криодеструкцию, радиохирургию, лазеротерапию, диатермокоагуляцию, конизацию шейки матки.
Неспецифические воспалительные заболевания верхних отделов половых путей (органов малого таза)
Эндометрит - воспаление слизистой оболочки матки с поражением как функционального, так и базального слоя. Острый эндометрит, как правило, возникает после различных внутриматочных манипуляций - абортов, выскабливаний, введения внутриматочных контрацептивов, а также после родов. Воспалительный процесс может быстро распространиться на мышечный слой (эндомиометрит), а при тяжелом течении поражать всю стенку матки (панметрит).
Заболевание начинается остро с повышения температуры тела, появления болей внизу живота, озноба, гнойных или сукровично-гнойных выделений из половых путей. Острая стадия заболевания продолжается 8-10 дней и заканчивается, как правило, выздоровлением. Реже происходит генерализация процесса с развитием осложнений (параметрит, перитонит, тазовые абсцессы, тромбофлебит вен малого таза, сепсис) или воспаление переходит в подострую и хроническую форму.
Гинекологический осмотр позволяет выявить увеличенную, мягковатой консистенции, болезненную или чувствительную матку, особенно в области ребер матки (но ходу крупных лимфатических сосудов). В клиническом анализе крови выявляются лейкоцитоз, сдвиг лейкоцитарной формулы влево, лимфопения, повышение СОЭ. При ультразвуковом сканировании определяется уголшение М-эха.
Эндоскопическая картина при гистероскопии зависит от причин, вызвавших эндометрит. В полости матки на фоне гиперемированной и отечной слизистой оболочки могут определяться обрывки некротизированной слизистой, элементы плодного яйца, остатки плацентарной ткани, инородные тела (лигатуры, внугриматочный контрацептив и др.). Хронический эндометрит возникает чаще вследствие неадекватного лечения острого эндометрита, чему способствуют неоднократные выскабливания матки по поводу кровотечений, шовный материал после кесарева сечения, внутриматочные контрацептивы.
Хронический эндометрит - понятие клинико-анатомическое. Роль инфекции в поддержании хронического воспаления весьма сомнительна. Вместе с тем при хроническом эндометрите есть морфологические признаки: лимфоидные инфильтраты, фиброз стромы, склеротические изменения спиральных артерий, плазматические клетки, атрофия желез или, наоборот, гиперплазия слизистой оболочки с образованием кист.
В эндометрии снижается число рецепторов к половым стероидным гормонам, результатом чего становится неполноценность превращений слизистой оболочки матки в течение менструального цикла. Клиническое течение латентное.
К основным симптомам хронического эндометрита относят нарушения менструального цикла - обильные, длительные менструации (гиперполименорея) или метроррагии вследствие нарушения регенерации слизистой оболочки и снижения сократительной способности матки.
Больных беспокоят тянущие, ноющие боли внизу живота, серозно-гнойные выделения из половых путей. Нередко в анамнезе есть указания на самопроизвольные аборты (в результате нарушения имплантации плодного яйца). Хронический эндометрит можно заподозрить на основании данных анамнеза, клиники, гинекологического осмотра (небольшое увеличение и уплотнение тела матки, серозно-гнойные выделения из половых путей). Однако для окончательной верификации диагноза требуется гистологическое исследование эндометрия.
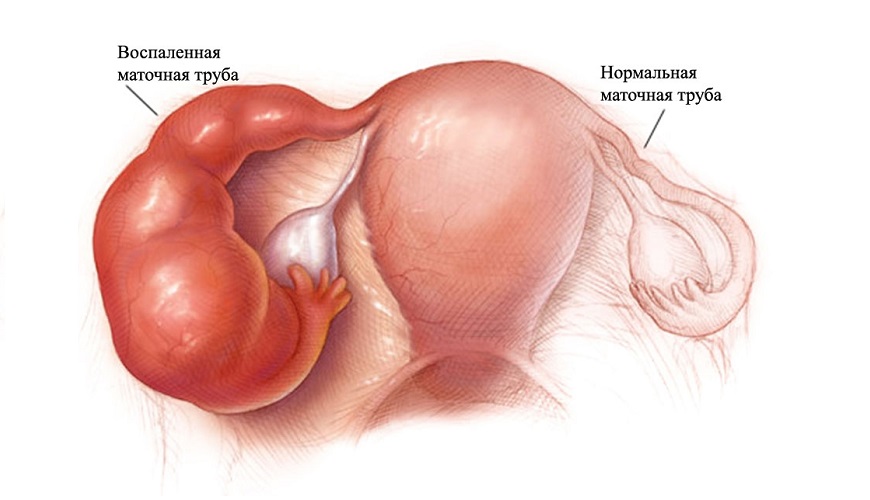
Сальпингоофорит (аднексит) - воспаление придатков матки (трубы, яичника, связок), возникает либо восходящим либо нисходящим путем, вторично с воспалительно-измененных органов брюшной полости (например, при аппендиците) или гематогенно.
При восходящем инфицировании инфекция проникает из матки в просвет маточной трубы, вовлекая в воспалительный процесс все слои (сальпингит), а затем у половины больных и яичник (оофорит) вместе со связочным аппаратом (сальпингоофорит). Воспалительный экссудат, скапливаясь в просвете маточной трубы, может привести к слипчивому процессу и закрытию фимбриального отдела. Образуются мешотчатые образования маточных труб (сактосальпинксы). Скопление гноя в трубе ведет к образованию пиосальпинкса, серозного экссудата - к образованию гидросальпинкса. При проникновении микроорганизмов в ткань яичника в нем могут образовываться гнойные полости (абсцесс яичника), при слиянии которых происходит расплавление овариальной ткани. Яичник превращается в мешотчатое образование, заполненное гноем (пиовар).
Иногда в области придатков матки образуется воспалительный конгломерат, обнаруживаемый как объемное тубоовариальное образование. Одной из форм осложнения острого аднексита является тубоовариальный абсцесс, возникший в результате расплавления соприкасающихся стенок пиовара и пиосальпинкса. При определенных условиях через фимбриальный отдел трубы, а также при разрыве абсцесса яичника, пиосальпинкса, тубоовариального абсцесса инфекция может проникнуть в брюшную полость и вызвать воспаление брюшины малого таза (пельвиоперитонит), а затем и других этажей брюшной полости (диффузный или разлитой перитонит) с развитием абсцессов (ректовагинального углубления, межкишечных).
Клиника острого сальпингоофорита (аднексита) включает в себя боли внизу живота различной интенсивности, повышение температуры тела до 38-40 °С, озноб, тошноту, иногда рвоту, гнойные выделения из половых путей, дизурические явления. Выраженность клинической симптоматики обусловлена, с одной стороны, вирулентностью возбудителей, а с другой - реактивностью макроорганизма.
При осмотре язык влажный, обложен белым налетом. Пальпация живота может быть болезненна в гипогастральной области. Гинекологическое исследование выявляет гнойные или сукровично-гнойные выделения из цервикального канала, утолщенные, отечные, болезненные придатки матки. При формировании пиосальпинкса, пиовара, тубо-овариальных абсцессов в области придатков матки или кзади от матки могут определяться неподвижные, объемные, болезненные, без четких контуров образования неравномерной консистенции, нередко составляющие с телом матки единый конгломерат.
В периферической крови выявляют лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ, уровня С-реактивного белка, диспротеинемию. Анализ мочи может показать повышение белка, лейкоцитурию, бактериурию, что связано с поражением уретры и мочевого пузыря. Иногда клиническая картина острого аднексита стертая, но есть выраженные деструктивные изменения в придатках матки.
Бактериоскопия мазков из влагалища и цервикального канала позволяет выявить повышение числа лейкоцитов, кокковую флору, гонококки, трихомонады, мицелий и споры дрожжеподобного гриба. Бактериологическое исследование флоры выделений из цервикального канала далеко не всегда помогает выявить возбудителей аднексита.
Более точные результаты дает микробиологическое исследование флоры из содержимого маточных труб и брюшной полости, полученной при лапароскопии, пункции или операции, так как совпадения с флорой цервикального канала составляют 10-25%. При ультразвуковом сканировании могут визуализироваться расширенные маточные трубы.
Ценность УЗИ повышается при сформировавшихся воспалительных тубоовариальных образованиях. Свободная жидкость в малом тазу в сочетании с гнойным образованием в придатках матки чаще всего свидетельствует о его разрыве. Наиболее информативна в диагностике острого аднексита лапароскопия.
Лапароскопия позволяет определить воспалительный процесс матки и придатков, его выраженность и распространенность, провести дифференциальную диагностику заболеваний с картиной «острого живота» для определения правильной тактики.
При остром сальпингите эндоскопически выявляются отечные гиперемированные маточные трубы, истечение серозно-гнойного или гнойного экссудата из фимбриальных отделов и его скопление в ректовагинальном углублении. Яичники могут быть увеличены в результате вторичного вовлечения в воспалительный процесс. Пиосальпинкс визуализируется как реторто-образной формы утолшение трубы в ампулярном отделе, стенки трубы утолщены, отечны, уплотнены, фимбриальный отдел запаян, в просвете гной. Пиовар выглядит как объемное образование яичника с гнойной полостью, имеющей плотную капсулу и наложения фибрина. При формировании тубоовариального абсцесса в области придатков матки образуется гнойная полость, имеются обширные спайки между трубой, яичником, маткой, петлями кишечника, стенкой таза.
Длительное существование тубоовариального абсцесса приводит к формированию плотной капсулы, отграничивающей гнойную полость (гнойные полости) от окружающих тканей. При разрыве таких гнойных образовании на их поверхности имеется перфорационное отверстие, из которого в брюшную полость поступает гной.
Указанные выше изменения внутренних половых органов, выявленные при лапароскопии в случае острого воспаления придатков матки, можно отметить и при чревосечении, производимом с целью удаления очага воспаления. Получение гнойного содержимого из объемных образований придатков матки при их пункции через задний свод влагалища прицельно или под контролем УЗИ также косвенно подтверждает воспалительный характер заболевания.
Хронический аднексит является следствием перенесенного острого или подострого воспаления придатков матки. К причинам хронизации воспалительного процесса следует отнести неадекватное лечение острого аднексита, снижение реактивности организма, свойства возбудителя.
Хронический сальпингоофорит сопровождается развитием воспалительных инфильтратов, соединительной ткани в стенке маточных труб и образованием гидросальпинксов. В ткани яичников происходят дистрофические изменения, из-за сужения просвета кровеносных сосудов нарушается микроциркуляция, в результате чего снижается синтез половых стероидных гормонов.
Следствием перенесенного острого или подострого воспаления придатков матки становится спаечный процесс в малом тазу между трубой, яичником, маткой, стенкой таза, мочевым пузырем, сальником и петлями кишечника. Заболевание имеет затяжное течение с периодическими обострениями. Пациентки предъявляют жалобы на тупые, ноюшие боли в нижних отделах живота различной интенсивности. Боли могут иррадиировать в поясницу, прямую кишку, в бедро, т.е. по ходу тазовых сплетений, и сопровождаться психоэмоциональными (раздражительность, нервозность, бессонница, депрессивные состояния) и вегетативными нарушениями. Боли усиливаются после переохлаждения, стрессов, менструации.
Кроме того, при хроническом сальпингоофорите наблюдаются нарушения менструальной функции по типу менометроррагий, гипоменструального и предменструального синдромов, сопровождающиеся ановуляцией или недостаточностью желтого тела. Бесплодие при хроническом аднексите объясняется как нарушением стероидогенеза яичниками, так и трубно-перитонеальным фактором. Спаечный процесс в придатках матки может стать причиной внематочной беременности.
Частые обострения заболевания приводят к сексуальным расстройствам - снижению либидо, диспареунии. Обострения хронического аднексита возникают в связи с усилением патогенных свойств возбудителя, реинфицированием, снижением иммунобиологических свойств макроорганизма. При обострении усиливаются боли, нарушается общее самочувствие, может повышаться температура, отмечаются гнойные выделения из половых путей.
Объективное исследование выявляет воспалительные изменения придатков матки различной выраженности. При длительном течении заболевания с периодическими болями внизу живота при неэффективности антибиотикотерапии следует прибегать к лапароскопии, которая позволяет визуально определить наличие или отсутствие признаков хронического аднексита. К ним относятся спаечный процесс в малом тазу, гидросальпинксы, межсвязочные полости на маточных трубах, заполненных серозным экссудатом (гидатиды).
Последствиями перенесенного острого сальпингоофорита, чаще гонорейной или хламидийной этиологии, считают спайки между поверхностью печени и диафрагмой (синдром Фитц-Хью-Куртиса). Пельвиоперитонит (воспаление брюшины малого таза) возникает вторично при проникновении возбудителей из матки или ее придатков.
В зависимости от патологического содержимого в малом тазу различают серозно-фибринозный и гнойный пельвиоперитонит. Заболевание начинается остро с появления резких болей внизу живота, повышения температуры тела до 39-40 °С, озноба, тошноты, рвоты, жидкого стула. При физикальном обследовании обращает на себя внимание влажный, обложенный белым налетом язык. Живот вздут, принимает участие в акте дыхания, при пальпации болезнен в нижних отделах, там же в разной степени выражены симптомы раздражения брюшины (в том числе симптом Щеткина-Блюмберга), отмечается напряжение передней брюшной стенки. Пальпация матки и придатков при гинекологическом исследовании иногда не удается из-за резкой болезненности, задний свод сглажен из-за скопления экссудата в ректовагинальном углублении. В анализе крови выявляются признаки воспаления. Из дополнительных методов диагностики следует указать на трансвагинальное ультразвуковое сканирование, помогающее уточнить состояние матки и придатков, определить свободную жидкость в малом тазу.
Наиболее информативным методом диагностики является лапароскопия. Отмечается гиперемия брюшины малого таза и прилежащих петель кишечника. По мере стихания острых явлений воспаление локализуется в области малого таза в результате образования спаек матки и придатков с сальником, кишечником, мочевым пузырем.
При пункции брюшной полости через задний свод влагалища можно аспирировать воспалительный экссудат. Проводят бактериологический анализ полученного материала.
Параметрит - воспаление клетчатки, окружающей матку. Возникает при распространении инфекции из матки после родов, абортов, выскабливаний слизистой матки, операций на шейке матки, при использовании ВМК. Инфекция проникает в параметральную клетчатку лимфогенным путем. Параметрит начинается с появления инфильтрата в месте поражения, затем образования серозного воспалительного экссудата. При благоприятном течении инфильтрат и экссудат рассасываются, но в некоторых случаях в месте воспаления развивается фиброзная соединительная ткань, что приводит к смещению матки в сторону поражения.
При нагноении экссудата возникает гнойный параметрит, который может разрешиться с выделением гноя в прямую кишку, реже в мочевой пузырь, брюшную полость. Клиническая картина параметрита обусловлена воспалением и интоксикацией: повышение температуры, головная боль, плохое самочувствие, сухость во рту, тошнота, боли внизу живота.
Иногда инфильтрация параметрия приводит к сдавлению мочеточника на стороне поражения, нарушению пассажа мочи и даже развитию гидронефроза.
В диагностике заболевания важную роль играет бимануальное и ректовагинальное исследование, при котором определяются сглаженность бокового свода влагалища, плотный неподвижный малоболезненный инфильтрат параметрия в месте поражения, доходящий иногда до стенки таза.
Перкуссия над верхнепередней подвздошной остью на стороне параметрита выявляет притупление перкуторного звука (симптом Гентера). В крови отмечаются лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. При нагноении параметральной клетчатки состояние пациентки резко ухудшается - появляются озноб, гектическая лихорадка, усиливаются симптомы интоксикации. В случае развития фиброзных изменений в области параметрия пальпируется плотный тяж, матка смещена в сторону поражения.




 Як вибрати органічне овочеве пюре HiPP для вашої дитини?
Як вибрати органічне овочеве пюре HiPP для вашої дитини?  Бандаж на локоть: что это, и как выбрать
Бандаж на локоть: что это, и как выбрать  Пигментация кожи: что это? Как бороться с пигментацией
Пигментация кожи: что это? Как бороться с пигментацией  Как правильно выбрать массажер для ног?
Как правильно выбрать массажер для ног?  Топ лучших клиник Германии
Топ лучших клиник Германии